La radiologie interventionnelle s’est imposée comme un outil diagnostique incontournable en oncologie, par le biais des biopsies percutanées. Les techniques de chimioembolisation et de radiofréquence percutanée qui ont été développées il y a maintenant plus de 20 ans ont contribué à élargir les indications de radiologie interventionnelle au traitement de certaines lésions cancéreuses. Dans l’intervalle, d’autres techniques se sont développées (cryothérapie, micro-ondes, radio-embolisation), permettant encore d’élargir le champ d’action des radiologues interventionnels. Néanmoins, la reconnaissance de ces techniques reste limitée, que ce soit en termes d’indications ou en termes de remboursement. La publication de données robustes reste aujourd’hui la meilleure manière de faire reconnaître l’efficacité de la radiologie interventionnelle en oncologie.
La radiologie interventionnelle est aujourd’hui un outil thérapeutique, offrant aux patients souffrant de cancer une troisième possibilité de traitement local, en plus de la chirurgie et de la radiothérapie. Le nombre d’actes interventionnels thérapeutiques, comme les ablations percutanées et les techniques endovasculaires, est ainsi en constante augmentation. Toutefois, l’efficacité de la radiologie interventionnelle oncologique est remise en question de manière récurrente, la faute revenant à un manque supposé de données robustes dans la littérature. Ces faiblesses, très souvent rapportées à raison, sont en passe d’être surmontées. En effet, plusieurs papiers d’envergure ont été publiés récemment dans des revues non radiologiques, avec un impact potentiel sur la justification future de la radiologie interventionnelle oncologique. En 2014, Tanis et al. ont publié dans le European Journal of Cancer (impact factor 6) la comparaison rétrospective du groupe chirurgical de l’étude EPOC (81 patients) au groupe radiofréquence de l’étude CLOCC (55 patients, dont certains bénéficiaient d’une radiofréquence peropératoire) pour la prise en charge des métastases hépatiques de cancer colorectal de moins de 4cm. Cette étude ne mettait pas en évidence de différence significative de récidive locale entre les deux groupes.
En 2015, de Baere et al. ont publié dans un journal d’oncologie de premier plan (Annals of Oncology, impact factor 11,8) les résultats à 5 ans d’une étude prospective multicentrique française portant sur l’efficacité oncologique de la radiofréquence pour traiter les métastases pulmonaires. Les auteurs ont ainsi pu montrer sur une large cohorte (566 patients – 1037 métastases pulmonaires) que la survie globale à 5 ans après radiofréquence percutanée était équivalente à la survie après chirurgie d’exérèse rapportée dans d’autres publications pour les lésions de moins de 2cm. En 2015 toujours, l’équipe de la Mayo Clinic aux États-Unis a publié dans le journal urologique à plus haut impact factor (European Urology, IF 16) la comparaison rétrospective (issue d’une base de données prospectives) des résultats oncologiques de la néphrectomie partielle à ceux de l’ablation percutanée par radiofréquence ou cryothérapie. Pour les tumeurs de moins de 4cm, la survie sans progression était équivalente entre le bras chirurgie et le bras radiologie interventionnelle, et ce sur une large cohorte de patients (367 patients dans le bras percutané).
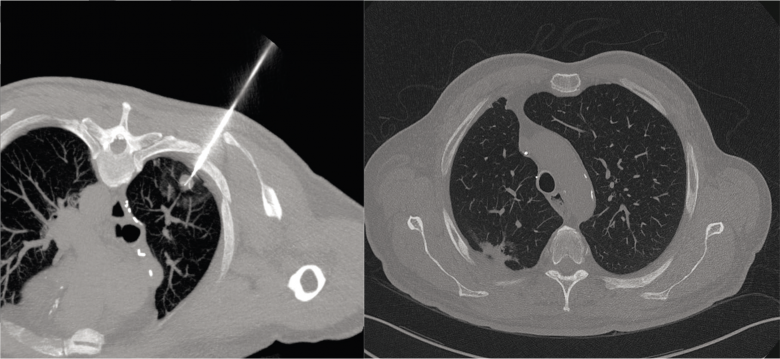
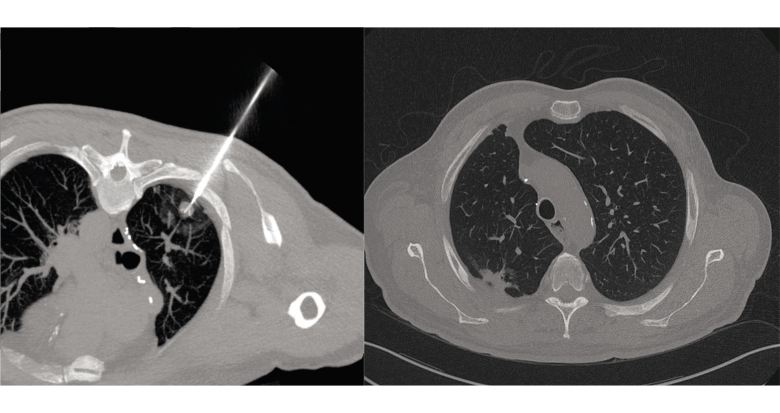
Fig. 1. Métastase pulmonaire d’un cancer du côlon traitée en 2012 par radiofréquence (A), avec bande d’atelectasie résiduelle sans signe de récidive au dernier suivi en 2017 (B).
Ces différentes publications ne sont pas exemptes de biais, mais apportent tout de même de sérieuses garanties quant à l’efficacité de la radiologie interventionnelle en oncologie. Le design d’études prospectives randomisées serait une suite logique pour pouvoir intégrer la radiologie interventionnelle aux différentes guidelines oncologiques et promouvoir son remboursement. Plusieurs tentatives d’études de ce type ont eu lieu mais toutes ont échoué, faute d’inclusions. Les données récentes décrites ici semblent toutefois suffisamment robustes pour affirmer que la radiologie interventionnelle peut être utilisée à visée curative en oncologie (Fig. 1). Ainsi, un premier pas a été franchi récemment puisqu’en 2016, les guidelines de l’European Society of Medical Oncology (ESMO) intégraient pour la première fois les techniques de la radiologie interventionnelle dans l’algorithme de traitement des patients atteints de carcinome colorectal métastatique. Un petit pas pour l’oncologie, un grand pas pour la radiologie interventionnelle.
Julien Garnon, Guillaume Koch, Jean Caudrelier, Roberto Luigi Cazzato, Maud Nouri-Neuville, Pramod Rao, Afshin Gangi
Service d’imagerie interventionnelle, CHU Strasbourg