G. Garcia1, C. Ancelet2, F. Bidault1, F. Benoudiba2 – 1. Service de Radiologie IGR Villejuif. 2. Service de Neuroradiologie, CHU Kremlin Bicêtre 94275 Le Kremlin Bicêtre
Autour de 80% des masses kystiques cervicales sont bénignes (Goldenberg) et correspondent à des kystes branchiaux dans environ 70% des cas (Sira). Les autres diagnostics à évoquer sont… (laryngocèle, KTT, infections, schwanome kystique). La quasi-totalité des masses kystiques malignes sont des adénopathies kystiques secondaires à une néoplasie primitive de la sphère ORL, elles représentent 4 à 24% des masses cervicales kystiques en population générale selon les études (Goldenberg/Sheahan/Gourin). Cependant, après 40 ans, le taux de malignité croît considérablement, entre 23 et 80% (Granström, Gourin, Andrew). Même si une origine maligne est rare avant 40 ans, il ne faut pas méconnaître une adénopathie métastatique secondaire à une tumeur thyroïdienne touchant volontiers le sujet jeune (Garrel).
En échographie
Devant un masse kystique suspecte d’être une adénopathie, la réalisation d’une échographie-doppler de la thyroïde à la recherche d’une tumeur primitive thyroïdienne est recommandée, en particulier chez les patients âgés de moins 40 ans (Garrel), ou présentant des signes cliniques de tumeur thyroïdienne ou encore en cas de résultats cytologiques ou biochimiques évocateurs d’une tumeur d’origine thyroïdienne.
En scanner
Il convient de considérer deux types de masses kystiques distinctes :
- les masses tissulaires avec portions kystiques ;
- les masses kystiques « pures » présentant une paroi périphérique et un contenu strictement liquidien, ou avec de rares cloisons. Ces dernières posent le problème du principal diagnostic différentiel que sont les kystes branchiaux et plus largement les masses kystiques bénignes.
Les masses tissulaires avec portions kystiques sont d’emblée très suspectes. En effet, la présence d’une composante kystique, correspondant souvent à de la nécrose, dans une structure identifiée comme étant un ganglion, est très évocatrice de malignité. Cette nécrose se caractérise en tomodensitométrie par une plage hypodense par rapport au cortex du ganglion, non rehaussée après injection de produit de contraste iodé (van den Brekel, 1990). En dehors d’un contexte infectieux aigu ou chronique, la présence de nécrose dans un ganglion est spécifique d’une atteinte métastatique à quasiment 100% (van der Brekel, Thakur). D’autres signes sont évocateurs de malignité (van der Brekel, Thakur) :
- une taille supérieure à 10 mm (ou supérieure à 15 mm dans les aires IIA et IIB) ;
- une forme arrondie ;
- une extension extra-capsulaire ;
- la présence de plus de trois ganglions hypertrophiques contigus dans une même aire de drainage.
Les masses kystiques pures ont une approche diagnostique plus délicate, et même si plusieurs signes tomodensitométriques, comme l’asymétrie des parois ou une composante nodulaire murale, sont souvent évocatrices de malignité, aucune étude à notre connaissance ne le démontre clairement. Pour faire la différence entre un kyste branchial et une adénopathie kystique, seuls deux signes tomodensitométriques on fait la preuve, jusqu’ici, d’une différence statistiquement significative entre les deux types de lésions (Goyal) :
- la taille : les kystes branchiaux présentent une taille moyenne dans leur petit axe supérieure à celle des adénopathies kystiques (22 mm contre 14 mm) ;
- l’épaisseur de leur paroi : 2,4 mm en moyenne pour les kystes branchiaux et 2,7 mm en moyenne pour les adénopathies kystiques.
Ces deux signes, bien que statistiquement valables, sont en pratique inutilisables par défaut de valeur seuil pertinente pour la taille et en raison du trop faible écart des valeurs pour l’épaisseur des parois (largement inférieure à la variabilité de mesure inter et même intra-individuelle en tomodensitométrie).
En IRM
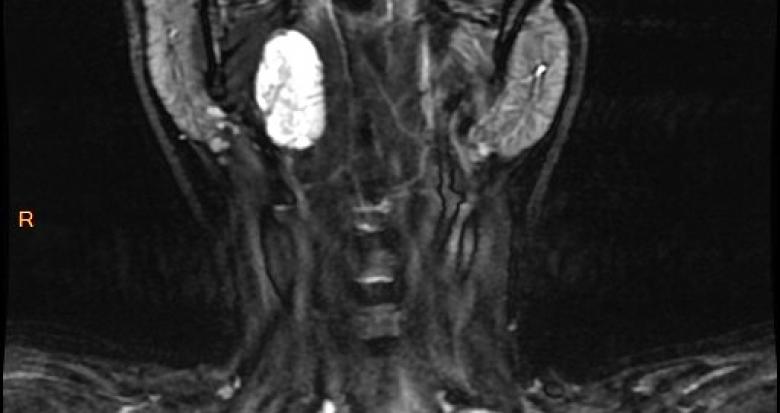
L’imagerie IRM est parallèle à celle du scanner en termes de sémiologie, présentant toutefois un meilleur contraste dans les tissus mous (fig. 1).

Fig. 1. Coupe coronale STIR sur le cou. Formation kystique hétérogène, de contours irréguliers, de localisation rétropharyngée découverte chez une patiente aux ATCD de carcinome papillaire de la thyroïde opérée il y a 4 ans.
La présence de portions kystiques au sein d’une adénopathie, sous la forme de plages hypointenses en T1, hyperintenses en T2, non rehaussées après injection d’un chélate de gadolinium et avec un coefficient apparent de diffusion augmenté est fortement associé à une atteinte métastatique (Fukunari, 2010) en dehors d’un contexte infectieux. Nous n’avons pas retrouvé d’étude mettant en évidence des signes permettant de différencier uns masse kystique bénigne d’une adénopathie kystique pure.
Concernant ces masses kystiques pures, il n’existe donc pas de signe radiologique suffisamment robuste pour différencier une origine bénigne d’une lésion maligne.
En savoir +
Séance pédagogique
Du multiparamétrique à l’intelligence artificielle : état de l’art
08:30 - 10:00
Salle Passy (Niv 1)