En 2015, l’imagerie vasculaire (angioscanner-ARM) cérébrale entrait dans les recommandations de prise en charge des AVC à la phase aiguë ; en 2017, l’imagerie avancée (diffusion ou scanner de perfusion) permet d’identifier des patients qui bénéficieront de la thrombectomie jusqu’à 24H après le début des symptômes.
La thrombectomie mécanique (TM) a récemment démontré son efficacité à travers 7 essais randomisés multicentriques prospectifs comparativement au traitement médical optimal seul dans les accidents ischémiques cérébraux (AIC) avec occlusion d’une artère de gros calibre (1-7). La plupart de ces études n’ont inclus que des patients ayant un déficit depuis moins de 6 heures (délai entre l’apparition des symptômes et la ponction fémorale). Seules les études REVASCAT (3) et ESCAPE (4) ont inclus des patients au-delà de 6h (respectivement 8 et 12h), dont l’une (4) sur une sélection par des critères d’imagerie avancée (perfusion cérébrale).
L’étude DAWN (Clinical Mismatch in the Triage of Wake Up and Late Presenting Strokes Undergoing Neurointervention With Trevo) (8), présentée au congrès de l’European Stroke Organisation (ESO) à Prague en mai 2017 par T. Jovin et R. Nogueira, repousse les frontières temporelles de la TM. En effet, cette étude prospective, randomisée, multicentrique, visait à comparer la TM associée au meilleur traitement médical et le meilleur traitement médical seul entre 6 et 24h après le début des symptômes chez les patients victime d’un AIC avec occlusion d’un gros tronc artériel. L’étude avait été élaborée pour inclure jusqu’à 500 patients. Le comité de surveillance de la sécurité de l’étude a recommandé un arrêt prématuré de l’étude après l’inclusion de 206 patients seulement, du fait de la fréquence très supérieure d’une évolution clinique favorable dans le bras TM. L’étude incluait des patients de plus de 18 ans, présentant un AIC sur occlusion d’un gros tronc artériel entre 6 et 24h des symptômes, avec un infarctus cérébral < 31 ml chez les patients de moins de 80 ans avec un NIHSS ≥ 10, un infarctus cérébral < 51 ml chez les patients de moins de 80 ans avec un NIHSS ≥ 20 et un infarctus cérébral < 21 ml chez les patients de 80 ans ou plus avec un NIHSS ≥ 10. Les patients étaient donc sélectionnés sur le mismatch entre la clinique (score NIHSS élevé) et un infarctus de petite taille, évalué sur la diffusion ou sur le scanner de perfusion. Le critère de jugement principal était l’évolution clinique évaluée sur le score de Rankin modifié (mRS) à 3 mois ; l’évolution était considérée comme favorable pour un mRS ≤ 2. L’évolution clinique était favorable pour 48,6% des patients du groupe TM vs 13,1% pour le groupe traitement médical seul. Le nombre de patients à traiter (number needed to treat ; NNT) pour qu’un patient bénéficie de cette prise en charge était proche de 3 (2.8). À titre de comparaison, pour qu’un patient bénéficie de l’exclusion par embolisation d’un anévrisme cérébral rompu, il faut en traiter 13 ! (9).
Même si près de 2/3 des patients inclus dans l’étude DAWN avaient des AIC du réveil (« wake-up strokes ») et 1/4 des AIC de début indéterminé, patients parfois déjà traités par TM dans de nombreux centres français en cas de présence d’un mismatch diffusion-FLAIR, l’étude DAWN va probablement modifier considérablement la filière de prise en charge des AVC. En effet, tout patient présentant un AVC de moins de 24h devrait dorénavant bénéficier d’un examen neurologique vasculaire en urgence et d’une imagerie cérébro-vasculaire en urgence (IRM ou TDM + angioTDM + scanner de perfusion), à la recherche d’une occlusion d’un gros tronc artériel associée à une zone d’infarctus de petite taille. Le slogan « Time is Brain ! » a vécu ; l’étude DAWN, grâce à la sélection des patients par de l’imagerie avancée (séquence de diffusion ou scanner de perfusion cérébrale), le transforme en « Physiological Time is Brain ! ».

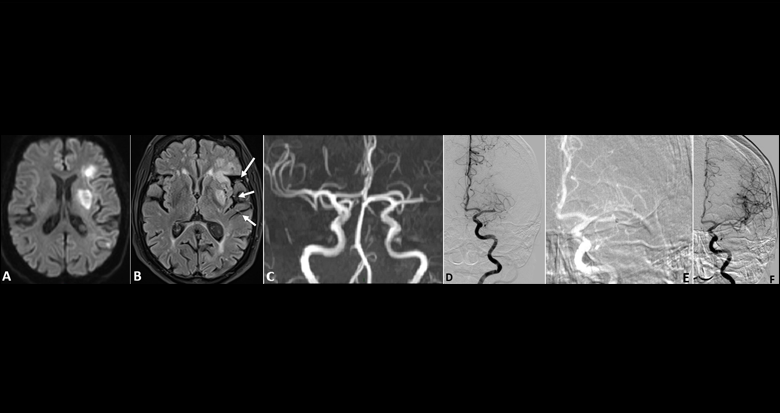
Figure 1. Patiente de 74 ans, retrouvée chez elle aphasique, et hémiparétique à droite (score NIHSS = 19). Début des symptômes inconnu. IRM cérébrale, séquence de diffusion en coupe axiale (A). Lésions ischémiques sylviennes superficielles et profondes gauches (volume des lésions ischémiques < 20 ml). Séquence FLAIR montrant un hypersignal des lésions visibles en diffusion et des flux lents au niveau des branches corticales de l’artère cérébrale moyenne (ACM) gauche (flèches) (B). L’ARM du polygone de Willis montre une occlusion M1 gauche (C). Devant le « mismatch » radio-clinique (infarctus de petite taille et score NIHSS élevé), une thrombectomie sans thrombolyse IV au préalable est proposée. L’angiographie cérébrale de face confirme l’occlusion de M1 gauche (D). Un cathéter de thrombo-aspiration est navigué au contact du caillot (E). Après thromboaspiration, on note une recanalisation complète de l’ACM gauche (F).
Frédéric CLARENCON 1, Eimad SHOTAR 1, Olivier NAGGARA 2
1. Service de neuroradiologie, UF de neuroradiologie interventionnelle, Groupe Hospitalier Pitié-Salpêtrière, APHP, Paris. 2. Service de neuroradiologie, Groupe hospitalier Sainte-Anne, Paris
Co-auteurs :membres du bureau de la SFNR (Renée ANXIONNAT, Alexandre KRAINIK, Hubert DESAL, François COTTON, Béatrice CLAISE, Fabrice Bonneville, Nicolas MENJOT DE CHAMPFLEUR, Emmanuel GERARDIN, Stéphane KREMER, Nadya PYATIGORSKAYA, Grégoire BOULOUIS)