Le traitement standard des cancers de l’endomètre est l’hystérectomie avec annexectomie bilatérale. Le curage ganglionnaire lombo-aortique n’est pas réalisé chez toutes les patientes car potentiellement morbide. Les recommandations ESMO-ESGO-ESTRO classent les patientes en trois catégories en fonction du risque d’envahissement ganglionnaire (N+). Les facteurs de risque de N+ sont le type histologique et le stade FIGO. Le type 2 (carcinome à cellules claires, carcinome séreux et carcinosarcome) est un facteur élevé de risque de N+. Le grade 3 des carcinomes endométrioïdes (type 1) est également un risque d’envahissement ganglionnaire mais la patiente sera considérée à haut risque uniquement si le stade FIGO est élevé (stade IB : infiltration du myomètre >50 % ou au-delà : II, III, IV).
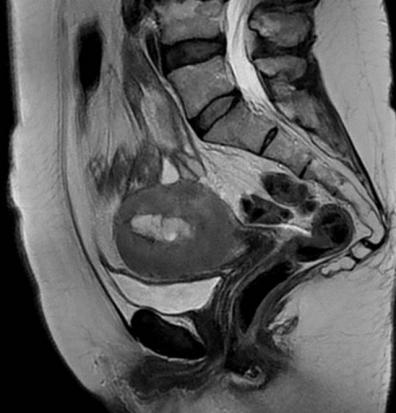
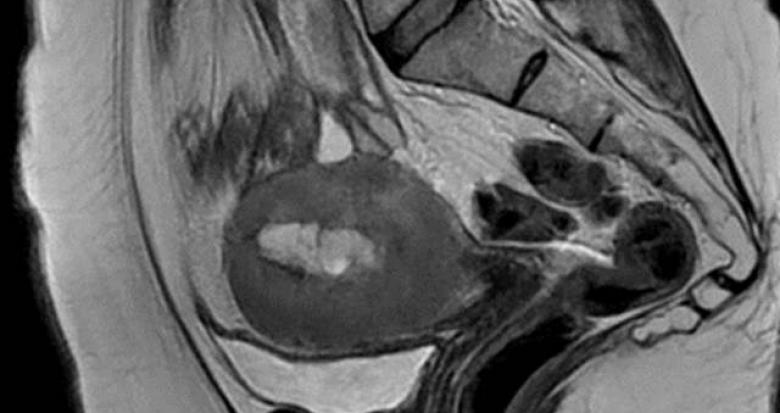
Fig. 1. Masse endométriale infiltrant l’ensemble du myomètre jusqu’à la séreuse utérine.
Les stades FIGO II, III, IV sont des facteurs élevés d’envahissement ganglionnaire (II : atteinte du col, III : envahissement de la séreuse (Fig. 1), des annexes, du vagin, des paramètres, IV : atteinte de la vessie, rectum, métastases à distance). Trois sous-groupes sont identifiés en fonction du type histologique et du stade FIGO : haut risque, bas risque et risque intermédiaire. La prise en charge dépend de cette classification. Les « bas risque » (risque de N+ faible) bénéficieront uniquement d’une hystérectomie annexectomie bilatérale sans geste ganglionnaire et les « haut risque » (risque de N+ élevé) bénéficieront d’une hystérectomie annexectomie bilatérale avec curage ganglionnaire lombo-aortique. Pour les risques intermédiaires, le ganglion sentinelle peut être discuté.
Pour planifier son geste, le chirurgien a donc besoin en préopératoire du type histologique et du stade FIGO. Le type histologique est disponible sur le compte rendu de biopsie endométriale (biopsie qui a permis de mettre en évidence le cancer de l’endomètre, réalisée par pipette de Cornier ou par hystéroscopie) ; il peut parfois exister des sous estimations (29 %). Cependant, le stade FIGO n’est connu qu’en post-opératoire ; en effet, la classification FIGO des cancers de l’endomètre se base sur le compte rendu de la pièce d’hystérectomie. Alors, comment savoir si la patiente doit bénéficier d’un curage ou non en peropératoire ? L’IRM pelvienne réalisée en préopératoire va permettre de préciser l’extension locale du cancer de l’endomètre et de prédire la classification FIGO afin que le chirurgien puisse avoir tous les éléments pour décider « curage ou pas curage ».
L’IRM doit être réalisée à jeun, avec une exploration abdomino-pelvienne en utilisant une antenne pelvis ou cardiaque. Attention, il est important d’avoir une exploration abdomino-pelvienne chez ces patientes car le scanner ne fait pas partie du bilan préopératoire. L’exploration abdomino-pelvienne en T2 combinée avec la diffusion permet de rechercher des adénomégalies. Attention, une atteinte ganglionnaire sus-rénale ou inguinale est considérée comme une métastase, alors qu’une atteinte ganglionnaire pelvienne ou lombo-aortique sous la veine rénale est considérée comme un stade N+ uniquement. L’importance de réaliser une exploration abdomino-pelvienne prend donc tout son sens ! De plus, il est indispensable de rechercher sur ces séquences abdomino-pelviennes en T2 une variante anatomique de la veine rénale gauche : cela facilite le travail du chirurgien ! En prévenant ce dernier d’une variante anatomique de la veine rénale gauche (veine rétro-aortique, veine rénale gauche double), les risques de plaie veineuse sont très nettement diminués.
Une séquence également indispensable à réaliser est une séquence T1 après injection de gadolinium. L’acquisition doit se faire à 2min 30 après injection, temps auquel la différence de contraste entre le myomètre et le cancer de l’endomètre est maximale, permettant ainsi de mieux préciser l’extension locale du cancer de l’endomètre au myomètre adjacent. Pour préciser l’extension au myomètre, une séquence en diffusion haute résolution doit également faire partie du protocole de base. En effet, la performance diagnostique de la diffusion et de la perfusion combinée pour évaluer l’extension au myomètre est nettement supérieure au T2 seul. Les fusions d’image T2-diffusion peuvent être également intéressantes pour aider le radiologue à évaluer l’extension au myomètre. La classique séquence axiale T2 perpendiculaire au corps utérin n’est plus systématique ; en effet, cette séquence est utile si la zone jonctionnelle est encore visible (<50 % des patientes ménopausées). Mais malgré la réalisation de séquences T2, injectée et diffusion, l’évaluation de l’infiltration du myomètre n’est pas toujours facile. Si vous doutez entre plus ou moins de 50 % d’infiltration myométriale, regardez le type histologique. Un type 2 indique toujours un curage ganglionnaire quel que soit le stade FIGO !
En conclusion, vous avez un rôle majeur à jouer dans la prise en charge des cancers de l’endomètre. Votre compte rendu permettra au chirurgien de savoir s’il doit associer à son geste un curage ganglionnaire.
Aurélie Jalaguier-Coudray, Rim Villard-Mahjoub
Service Imagerie, Institut Paoli-Calmettes, Marseille