Eimad Shotar * 1, M.D., Bertrand Mathon 2, 3, Stéphanie Lenck 1, Louis Meyblum 1, Vincent Degos 2, 4, Kevin Premat 1, 2, Nader-Antoine Sourour 1, Frédéric Clarençon 1, 2 – 1. Unité Fonctionnelle de Neuroradiologie Interventionnelle, Service de Neuroradiologie, Hôpital Pitié-Salpêtrière, Paris. 2. Sorbonne Université, Paris, France. 3. Service de Neurochirurgie, Hôpital Pitié-Salpêtrière, Paris. 4. Service d’Anesthésie et de Réanimation Neurochirurgicale, Hôpital Pitié-Salpêtrière, Paris.
L’hématome sous-dural chronique (HSDc) est une des pathologies les plus fréquemment rencontrées en neurochirurgie d’urgence. Le traitement de référence est l’évacuation chirurgicale par un trou de trépan avec mise en place temporaire d’un drain dans l’espace sous-dural. L’embolisation de l’artère méningée moyenne (AMM) par voie endovasculaire émerge actuellement comme un possible traitement mini-invasif de l’HSDc. Il s’agit d’une thérapeutique où tout reste encore à définir : l’agent embolique le plus approprié, la population cible et la place par rapport à la chirurgie. La première étape de l’exploration de cette technique sera d’en démontrer formellement l’efficacité par un essai randomisé.
L’hématome sous-dural chronique (HSDc) est une collection hématique intracrânienne extra-cérébrale « vieillie », liquéfiée, décollant l’espace virtuel entre la dure-mère et l’arachnoïde. L’HSDc symptomatique fait souvent suite à un traumatisme crânien mineur après un intervalle libre de quelques semaines. La lésion post-traumatique princeps peut être un hématome sous-dural aigu ou un hygrome, collection de LCR liée à une déchirure de l’arachnoïde. Quelle qu’en soit l’origine, l’HSDc évolue secondairement du fait de la constitution d’une néo-membrane inflammatoire, de microsaignements répétés dans l’espace sous-dural, d’une hyperfibrinolyse locale et de phénomènes osmotiques.
L’HSDc symptomatique peut se manifester par un trouble de la vigilance, un déficit neurologique focal, des céphalées ou des signes d’hypertension intracrânienne. Le traitement de référence d’un HSDc symptomatique est l’évacuation par un trou de trépan, avec mise en place transitoire d’un drain. Le risque de récidive post-opératoire est de l’ordre de 10 à 20%. La seule mesure ayant démontré de manière incontestable son efficacité pour la réduction du risque de récidive est la mise en place d’un drain.
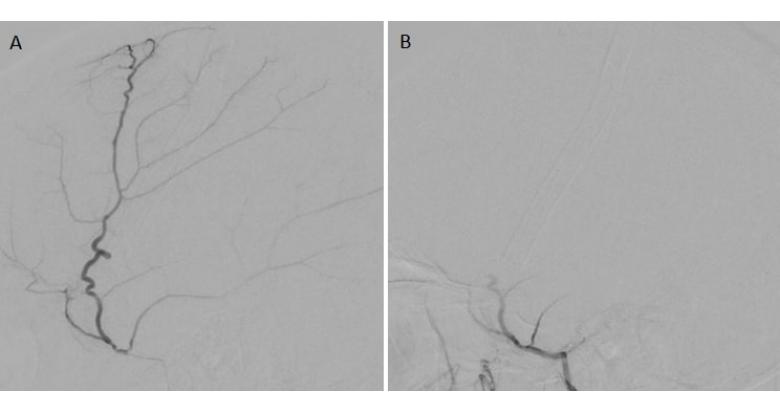
L’artère méningée moyenne (AMM) est la principale source de vascularisation de la dure mère de la convexité, elle-même a l’origine de la néo-membrane dont les micro-saignements entretiennent l’HSDc. L’embolisation l’AMM a été proposée comme traitement des HSDc. Il s’agit d’une procédure réalisée par une voie d’abord artérielle fémorale ou radiale. Un cathéter porteur est navigué dans l’artère carotide primitive puis l’artère carotide externe. Un microcathéter est ensuite navigué dans l’artère maxillaire interne puis l’AMM. Au travers du microcathéter, l’AMM est embolisée, avec des particules calibrées le plus souvent (Fig. 1). D’autres agents emboliques ont été utilisés pour cette procédure comme la colle cyanoacrylique ou les copolymères d’éthylène vinyl alcool (EVOH). Malgré la simplicité de cette procédure, sa réalisation nécessite une expertise en neuroradiologie interventionnelle (NRI). En particulier, la connaissance des anastomoses dangereuses entre l’artère méningée moyenne et l’artère ophtalmique est un préalable indispensable à la réalisation de ce geste en toute sécurité.
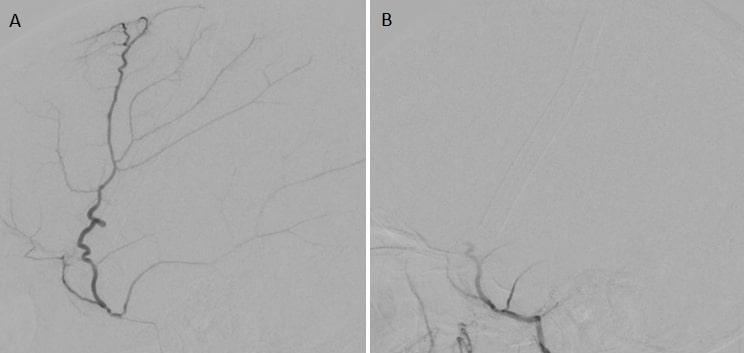
Figure 1. Embolisation d’artère méningée moyenne. Patient opéré d’un hématome sous-dural chronique gauche récidivant. Angiographie numérisée soustraite sélective de l’artère méningée moyenne gauche en incidence de profil avant (A) et après embolisation aux microparticules calibrées (B).
Il reste de nombreuses inconnues concernant cette thérapeutique. Outre le meilleur agent embolique pour l’occlusion de l’AMM, la place de l’embolisation dans la prise en charge de l’HSDc reste à définir. Ainsi, il pourrait s’agir d’un traitement curatif des HSDc pauci-symptomatiques, d’une thérapeutique prophylactique post-opératoire des HSDc à risque de récidive ou d’un adjuvent systématique de la chirurgie. Par ailleurs, la démonstration formelle de l’efficacité de l’embolisation reste à faire. Un essai contrôlé randomisé multicentrique Français (essai EMPROTECT), financé par un PHRC (programme hospitalier de recherche clinique) inter-régional, va donc être débuté dans les prochains mois avec pour objectif principal de démontrer l’efficacité de l’embolisation de l’AMM aux microparticules pour la réduction du risque de récidive post chirurgicale des HSDc présentant un facteur de risque de récidive. En conclusion, l’embolisation des HSDc est une thérapeutique simple qui a le potentiel d’améliorer de manière significative la prise en charge de cette pathologie et le devenir des patients qui en soufrent.
En savoir +
Séance scientifique
Séance de communications orales en imagerie neurologique - NRI
14:00 - 15:15
Salle 352A (Niv 3)