Les approches mini-invasives ont été intégrées à la prise en charge diagnostique et thérapeutique des patients en urologie. Comme toute technique radiologique interventionnelle, la consultation pré-procédure est un moment essentiel pour la planification du geste.
Frédéric Cohen (Marseille) a ouvert la session sur l’embolisation artérielle prostatique (EAP) comme option thérapeutique de l’hypertrophie bénigne prostatique, s’adressant aux hommes de plus de 40 ans, sans limite de volume prostatique, symptomatiques avec un syndrome obstructif documenté et persistant malgré un traitement médical. Un bilan pré-thérapeutique urologique et radiologique est primordial. L’IRM permet de rechercher un éventuel cancer (contre-indication à l’EAP), un lobe médian (possible résection chirurgicale secondaire), plusieurs noyaux adénomateux (facteur de bonne réponse). Il a insisté sur les avantages (ambulatoire, anesthésie locale, faible taux de complications, reprise des activités…) et l’efficacité sur les symptômes et la qualité de vie. Grâce à une procédure standardisée, l’EAP obtient une quasi-équivalence au traitement chirurgical de référence.
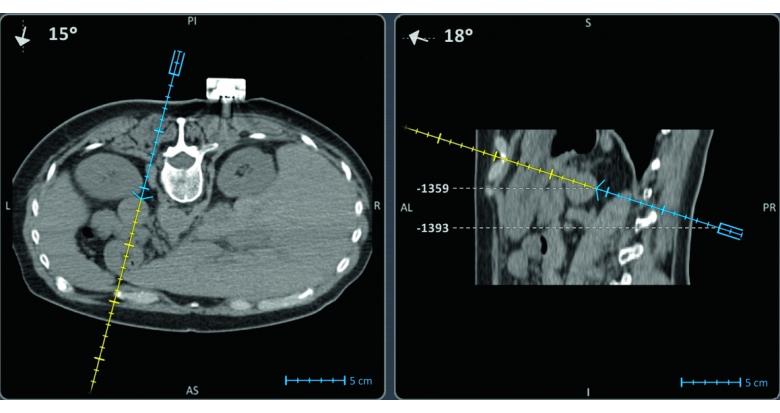
Fig. 1. Les outils de navigation peuvent être une aide per-procédure, notamment pour les lésions polaires supérieures.
Basile Puech (Marseille) a rappelé les indications des biopsies rénales en oncologie. Il est recommandé de documenter une lésion lorsque l’histologie a un impact sur la thérapeutique de première intention. Il a ensuite partagé ses conseils sur leur réalisation : guidage sous scanner (ou échographie), choix du matériel, positionnement du patient, acquisition de repérage, combinaison de moyens d’analgésie, hydrodissection de la paroi et de l’espace rétropéritonéal… Il est conseillé d’éviter les masses musculaires, de rester rétropéritonéal, de bien franchir la capsule et de réinjecter du contraste pour mieux repérer la lésion cible. Quant aux lésions polaires supérieures, on peut s’aider des outils de navigation (Fig. 1) et de l’inclinaison du tube, en privilégiant un trajet ascendant et une progression de l’aiguille au temps expiratoire. Une lecture attentive de l’imagerie de contrôle est primordiale pour détecter des complications précoces. En cas de biopsie non contributive, une deuxième biopsie peut être envisagée.
François Cornélis (Paris) nous a exposé les différentes techniques d’ablation rénale percutanée (micro-onde, radiofréquence et cryoablation), privilégiées pour des tumeurs documentées par biopsie, de petite taille chez les sujets âgés et/ou présentant des comorbidités. Retenons de son enseignement que ces procédures sont réalisables sous anesthésie locale, sous guidage radiologique et adaptées selon la complexité du geste et la balistique afin d’obtenir des marges suffisantes qui conditionnent le résultat oncologique. La stratégie se base sur un guidage adéquat, une voie d’abord optimale, un volume d’ablation étudié, un temps de procédure équilibré.
Leur efficacité est également comparable à la chirurgie conservatrice dans les études à long terme et leur tolérance est excellente, avec des taux de complications inférieurs et des durées d’hospitalisation plus faibles, permettant d’envisager la prise en charge ambulatoire de patients fragiles. L’arsenal diagnostique et thérapeutique s’est élargi dans le domaine de l’urologie, plaçant le radiologue au cœur de la prise en charge.
Sandra Calvez
Paris